Zentrales Nervensystem
Die Partikeltherapie, vor allem die Protonentherapie, wird bereits seit mehr als 30 Jahren routinemäßig bei verschiedenen selektiven Hirntumoren als auch Tumoren der Schädelbasis durchgeführt.
Die Partikeltherapie, d.h. Protonen- und Kohlenstoffionen-Therapie, basiert primär auf der besseren physikalischen Dosisverteilung, d.h., dass die Strahlendosis auf den Tumor zentriert werden kann, mit einem sehr schnellen Abfall der Strahlendosis in Richtung Normalgehirn. Multiple Vergleiche mit der Photonentherapie haben gezeigt, dass die Belastung des Normalgehirns mit einer niedrigen oder moderaten Strahlendosis signifikant reduziert werden kann mit dem Gebrauch von Protonen und/oder Kohlenstoffionen. Selbst eine relativ niedrige Strahlenbelastung von jedoch größeren Teilen des Normalgehirns kann zu langfristigen Einschränkungen der Lebensqualität und der neurokognitiven Funktionen führen. Dies ist selbstverständlich ausgeprägt im Kindesalter bei einem sich noch entwickelnden Gehirn und noch entwickelnder neurokognitiver Funktionen, weshalb die Protonentherapie generell bei Hirntumoren empfohlen wird. Eine Bestrahlung des Gehirns kann jedoch auch im erwachsenen Alter zu erheblichen Einschränkungen führen, nicht nur zum eventuellen Ausfall spezifischer Funktionen, sondern der allgemeinen Einschränkungen der neurokognitiven und intellektuellen Belastbarkeit im beruflichen aber auch sozialen Alltag. Eine prospektive Studie bei MedAustron hat bei >120 erwachsenen Patienten hingegen einen Erhalt aller neurokognitiven Fähigkeiten für die Gesamtgruppe bis hin auf zwei Jahre gezeigt.
Der Vorteil der Partikeltherapie zeigt sich nicht nur bei Tumoren, die relativ hohen Strahlendosen ausgesetzt werden, sondern auch bei Tumoren, die relativ moderate Dosen (z.B. 50-54 Gy) benötigen, jedoch das zu bestrahlende Volumen gerade zur Schädelbasis hin sehr irregulär geformt ist.
Aufgrund der Schonung des normalen Hirngewebes kann die Partikeltherapie ebenfalls zur Dosiseskalation eingesetzt werden, d.h., um höhere Strahlendosen an den Tumor selber zu applizieren, bei jenen Tumoren, bei denen man die lokale Tumorkontrolle und damit generell die Überlebenschancen verbessern will.
Alle Patienten werden gebeten an der Registerstudie teilzunehmen. Diese erlaubt MedAustron die Daten der Patienten auch im Rahmen der Nachsorge zu sammeln, um die Effektivität der Partikeltherapie im Einzelfall belegen zu können und dann auch (selbstverständlich anonymisiert) für die Gesamtgruppe analysieren zu können. Eine Teilnahme oder Nicht-Teilnahme an der Registerstudie hat auf die Behandlung in keiner Weise einen Einfluss.
Die Mehrheit der pädiatrischen und viele ZNS-Tumore bei Erwachsenen, die eine Strahlentherapie erfordern, können mit der Partikeltherapie behandelt werden.
Bei dem Großteil der pädiatrischen Hirntumorerkrankungen gehört die Protonetherapie zum Standard of Care. Zunehmend werden auch Erwachsene Patienten bei speziellen Indikationen einer Partikeltherapie zugewiesen.
Primäre Bestrahlungen:
Niedrig-gradige Gliome (WHO I-III Gliome mit Nachweis einer IDH1,2 Mutation) aber auch andere Seltene Tumore innerhalb der ZNS oder in direkter Nachbarschaft wie Pinaelis Tumore, Craniopharyngiome, Hypophysen-Makroadenome, Ependymome, Schwannome der Hirnnerven (zB.: Akustikusneurinom/Vestibularis-Schwannom), Meningeome, Hämangioperizytome/solitär fibröser Tumor, Hämangioblastome, u.a.
Nach dem jetzigen Stand der Wissenschaft profitieren hoch-gradige Gliome (Glioblastoma Multiforme, Grad IV, IDH neg. Gliome) nur in wenigen Ausnahmen und hoch-individualisierter Indikation von der Partikeltherapie.
Re-Bestrahlung (= Wiederbestrahlung = Re-Irradiatio):
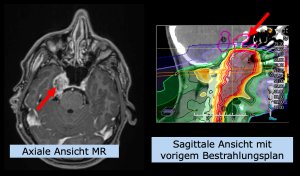
Trotz initial erfolgreicher Bestrahlung mit Photonen (eventuell aber auch nach Partikeltherapie) kann es bei einem gewissen Prozent an Patienten zu einem Wiederkehren des Tumors im vorherigen Bestrahlungsbereich kommen, oder in unmittelbarer Nähe (auch genannt „Rezidiv“).
Das therapeutische Vorgehen wird multi-disziplinär besprochen, d.h., ob das Rezidiv am besten operativ entfernt werden soll, ob systemische Therapie, wie z.B. Chemotherapie oder Immunotherapie, angewandt werden soll oder eben auch eine nochmalige Bestrahlung. Sollte eine nochmalige Bestrahlung entweder als alleinige Therapie oder in Kombination in Erwägung gezogen werden, stellt sich die Frage in wie weit noch einmal ein voller Kursus einer Bestrahlung gegeben werden kann, aufgrund der Vorbelastung von Normalgewebe. Mit anderen Worten: erlauben die Hirnstrukturen, wie z.B. normales Hirnparenchym oder auch wichtige Nerven eine nochmalige Strahlenbelastung, um diesen Tumor mit einer notwendigen Strahlendosis behandeln zu können.
Hier kann die Partikeltherapie entscheidend dazu beitragen, eine Wiederbestrahlung zu ermöglichen, die von konventioneller Strahlentherapie nicht mehr angeboten werden kann, d.h., dass viele Radioonkologen eine Wiederbestrahlung mit Photonen berechtigterweise verneinen. Ein Therapieentscheid ist jedoch hoch individuell. Um eine solche Entscheidung treffen zu können, bedarf es eines detaillierten Reviews, vor allem auch des bereits applizierten Bestrahlungsplanes.
MedAustron hat verschiedene Konzepte entwickelt, die entweder Protonentherapie oder Kohlenstoffionen-Therapie oder eine Kombination beinhalten. Ob eine Re-Irradiatio mit Partikeltherapie durchgeführt werden kann und wenn ja, mit welchem Konzept, wird vom Ärzteteam bei MedAustron individualisiert entschieden und mit dem Patienten diskutiert.
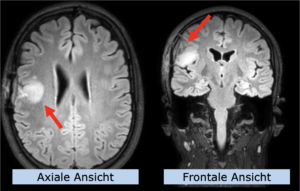
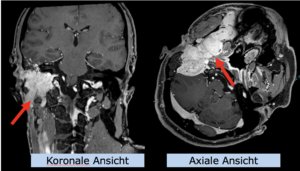
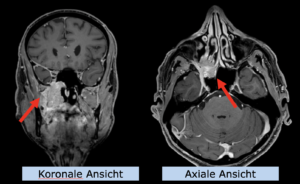
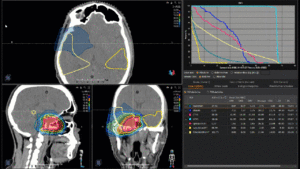
Niedrig-gradiges Gliom
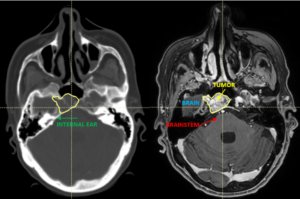
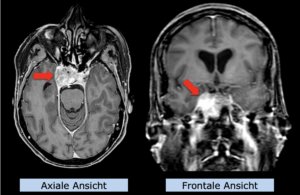
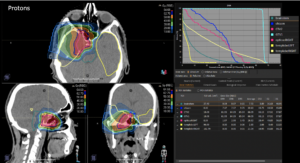
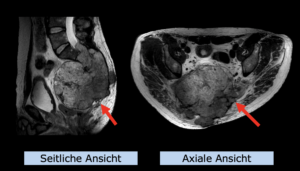
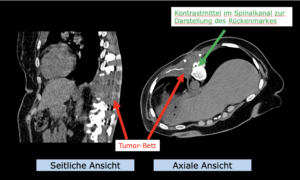
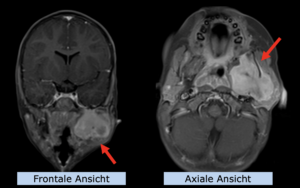
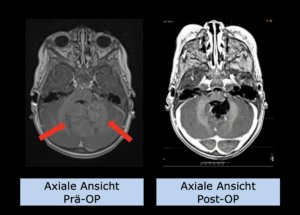
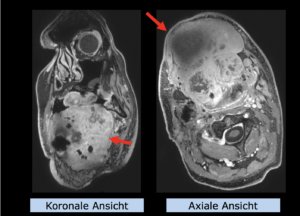
22-jährige weibliche Patientin mit einem niedrig-gradigem Gliom (WHO II, IDH mut) rechts operkulär. Zustand nach Biopsie und Teilresektion. Komplette Resektion nicht möglich. Überweisung zur Protonentherapie.
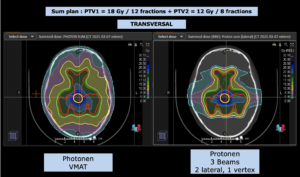
Behandlung gemäß MedAustron-Protokoll für Low Grade Gliome zu einer Tumor-Gesamtdosis von 54 Gy (RBE).
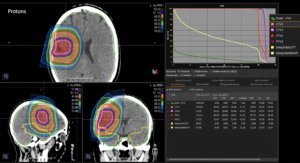
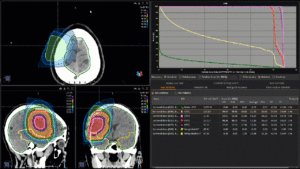
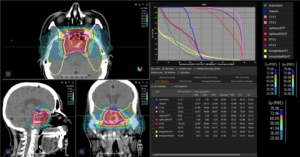
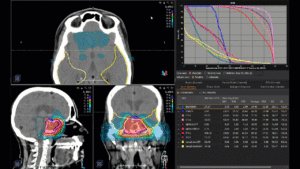
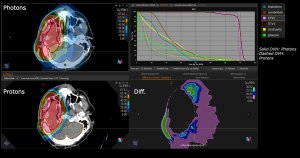
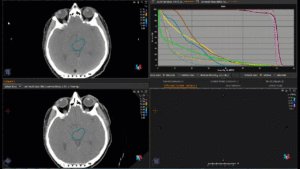
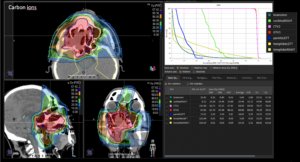
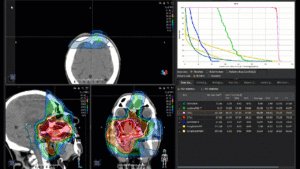
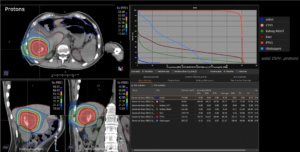
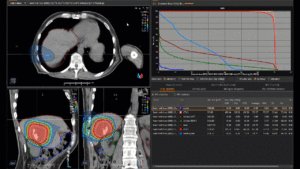
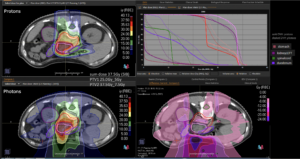
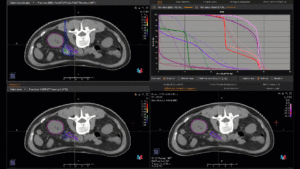
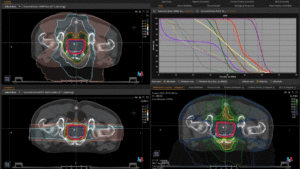
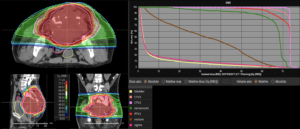
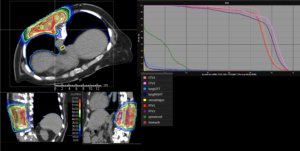
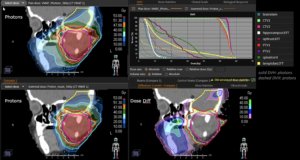
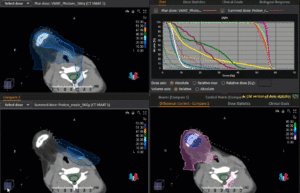
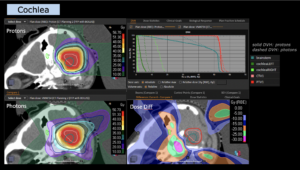
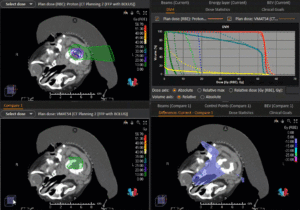
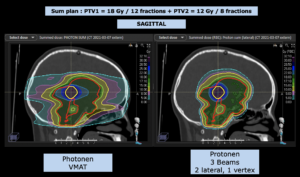
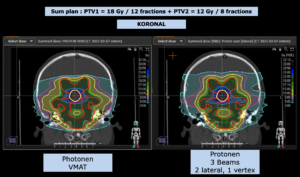
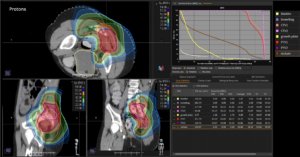
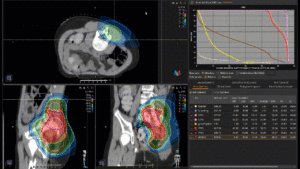
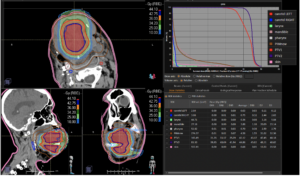
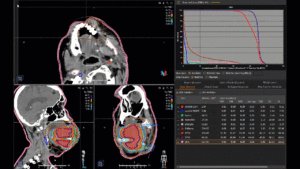
Grafik und Video des gesamten Bestrahlungsplanes mit Protonen:
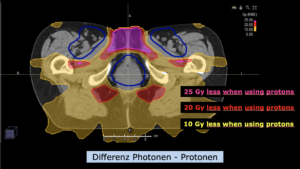
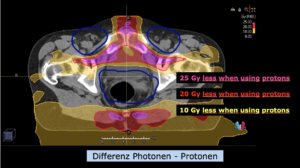
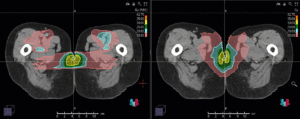
Links: Darstellung des Protonenplans in 3 Ebenen: Axial, sagittal (von der Seite) und coronal (frontal).
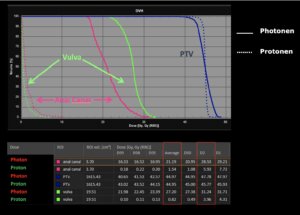
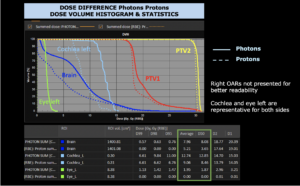
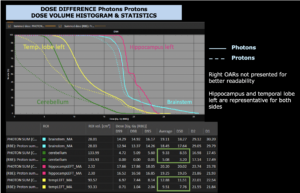
Rechts: Dosis-Volumen-Histogram (DVH), d.h. graphsiche Darstellung der volumenabhängigen Dosisverteilung für Zielvolumen und selektive Organe – in diesem Fall Gehirn und Temporallappen. Zusätzlich numerische Darstellung.
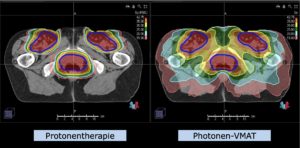
Anmerkung: Von klinischer Bedeutung war es, eine optimale Tumorabdeckung zu erreichen, ohne dabei die Dosen für die kritischen Organe in unmittelbarer Nähe zu überschreiten: das unbeteiligte gesunde ZNS-Parenchym, insbesondere den Temporallappen auf beiden Seiten. Die kontralaterale Hirnhälfte wird komplett geschont.
Dadurch wurde ein geringes Risiko einer Hirntoxizität, wie z. B. einer Beeinträchtigung der kognitiven Funktionen, erreicht
Generell gibt es keine Partikeltherapie-spezifischen Nebenwirkungen, es kann jedoch, wie bei der konventionellen Photonentherapie auch, zu Nebenwirkungen kommen. Da auf Grund der beschriebenen physikalischen Eigenschaften weniger Dosis im umgebenden Normalgewebe ankommt, können diese Nebenwirkungen deutlich geringer ausgeprägt sein.
Da ZNS Gewebe kann sehr empfindlich auf ionisierende Strahlen (Strahlentherapie) reagiert und somit langfristig geschädigt werden. Eine der Hauptursachen hierfür liegt in der Schädigung von kleinsten Blutgefäßen/Kapillaren was wiederum im langfristigen Verlauf zu einer Abnahme der Durchblutung und entsprechender Schädigung des Gewebes führt. Diese Veränderungen können auch in den Bereichen beobachtet werden, die nur eine niedrige Dosis erhalten haben.
Klinisch Kann es dadurch zu neurokognitiven Veränderungen und geistiger Verlangsamung kommen. Weitere Nebenwirkungen der Radiatio in Abhängigkeit von der Lokalisation können neurologische Veränderungen bis hin zu Ausfällen sein (Gehör, Visus, Geschmack/Geruchssinn,..) sowie bei Beteiligung der Hypophyse zu hormonellen Veränderungen / Ausfällen. Alle diese Veränderungen können auch noch Jahre nach einer Strahlentherapie auftreten und die Lebensqualität beeinträchtigen. Das Risiko für diese Spätfolgen, kann bei der Protonenbestrahlung deutlich reduziert werden.
a. Kann eine Partikeltherapie mit einer systemischen Therapie kombiniert werden?
i. Je nach Tumorerkrankung kann eine Partikeltherapie, wie auch bei der konventionellen Strahlentherapie, mit einer systemischen Therapie kombiniert werden. Die Indikation wird in so einem Fall interdisziplinär (medizinischer Onkologe und Radioonkologe) gestellt.
b. Ist eine Partikeltherapie auch nach einer Operation möglich?
i. Eine Partikeltherapie kann auch nach einer Operation durchgeführt werden, v.a. wenn der Chirurg nicht alles entfernen konnte, ist diese auch indiziert.
c. Gibt es eine Größenbeschränkung des Tumors bei der Partikeltherapie?
i. Prinzipiell können Tumore jeder Größe mit Partikeltherapie behandelt werden.
d. Kann eine Partikeltherapie eine Operation ersetzen?
i. Wenn ein Tumor einer Operation zugänglich ist, ist dies mehrheitlich die Therapie der Wahl. In manchen Situationen ist eine Operation mit einem hohen Risiko verbunden, sodass alternativ eine Bestrahlung in kurativer Intension durchgeführt werden kann.
e. Kann es bei einer Partikel Therapie zu Nebenwirkungen kommen?
i. Lokal kann es wir bei der konventionellen Bestrahlung auch zu Reaktionen im umliegenden Normalgewebe kommen- in der Regel sind diese aber deutlich geringer ausgeprägt, da auf Grund der physikalischen Eigenschaften diese Gewebe mit einer Geringeren Dosis belastet wird.
f. Sind Heilungschancen nach einer Partikeltherapie höher als nach einer Konventionellen Bestrahlung?
i. Die biologische Wirkung der Protonentherapie ist der der Photonentherapie sehr ähnlich; somit sind die Heilungschancen bei gleicher Dosis ident nach einer Protonentherapie wie nach einer konventionellen Bestrahlung. Auf Grund der geringeren Normalgewebsbelastung kann in speziellen Situationen die Gesamtdosis bei der Protonenterhaie erhöht werden und folglich eine Verbesserung der lokalen Kontrolle erreicht werden.
g. Gibt es Alterslimitationen bei einer Partikeltherapie?
i. Prinzipiell können Patienten jedes Alters bei denen eine Bestrahlung indiziert ist mit Partikeltherapie behandelt werden.
1. Superior Intellectual Outcomes After Proton Radiotherapy Compared With Photon Radiotherapy for Pediatric Medulloblastoma. Kahalley LS, Peterson R, Ris MD, et al. J Clin Oncol. 2020 Feb 10;38(5):454-461.
2. Proton therapy for selected low grade glioma patients in the Netherlands. van der Weide HL, Kramer MCA, Scandurra D, et al. Radiother Oncol. 2021 Jan;154:283-290.
3. Proton therapy for treatment of intracranial benign tumors in adults: A systematic review. Lesueur P, Calugaru V, Nauraye C, et al. Cancer Treat Rev. 2019 Jan;72:56-64.
4. Proton Therapy for Intracranial Meningioma for the Treatment of Primary/Recurrent Disease Including Re-Irradiation. Weber DC, Bizzocchi N, Bolsi A, et al. Front Oncol. 2020 Dec 14;10:558845.
5. A Multi-institutional Comparative Analysis of Proton and Photon Therapy-Induced Hematologic Toxicity in Patients With Medulloblastoma. Liu KX, Ioakeim-Ioannidou M, Susko MS, et al. Int J Radiat Oncol Biol Phys. 2021 Mar 1;109(3):726-735.
6. A Systematic Review on Re-irradiation with Charged Particle Beam Therapy in the Management of Locally Recurrent Skull Base and Head and Neck Tumors. Gamez ME, Patel SH, McGee LA, et al. Int J Part Ther. 2021 Jun 25;8(1):131-154.
7. Re-irradiation with protons or heavy ions with focus on head and neck, skull base and brain malignancies. Seidensaal K, Harrabi SB, Uhl M, et al. Br J Radiol. 2020 Mar;93(1107):20190516